Cercle de Sikasso : les bénéficiaires apprécient les actions du Fonds Muskoka et de l’ONG Iamaneh-Mali
« L’impact de ces interventions est plus que visible de nos jours. Que ce soit pour le renforcement des capacités ou la mise en place des équipements médicaux », a déclaré le préfet du Cercle de Sikasso, qui a souligné que le Fonds Français Muskoka (FFM) a permis d’améliorer sensiblement les indicateurs de santé de la région. Il a saisi l’opportunité pour inviter le FFM à pérenniser ses interventions pour le bonheur de la population du Kénédougou.
La troisième étape du voyage de presse sur les réalisations du Fonds français Muskoka (FFM) et de l’ONG-IAMANEH-Mali organisée par la direction régionale de la promotion de la femme, de l’enfant et de la famille (DRPFEF) de la 3è Région, a concerné le Cercle de Sikasso. Cette mission a été organisée en partenariat avec la direction régionale de la santé (DRS) et celle du développement social et de l’économie solidaire (DRDS-ES).
À Sikasso, les autorités régionales ont salué les réalisations du Fonds français Muskoka (FFM) dans le domaine socio sanitaire. Aux dires du préfet du Cercle, Mamadou Seydou Diarra, ce Fonds intervient dans son cercle depuis 2017. Ses activités sont particulièrement focalisées sur l’amélioration de la santé maternelle, infantile et néonatale, la planification familiale (PF), la santé sexuelle et la reproduction des jeunes et adolescents, la malnutrition aigüe et la lutte contre les violences basées sur le genre (VBG).
Pour le médecin chef du CSREF de Sikasso, Dr Aminata Goïta, dans l’ensemble du district sanitaire de Sikasso, 8 centres (CSCOM et CSREF) ont été privilégiés à telle enseigne qu’on les appelle les centres du FFM.
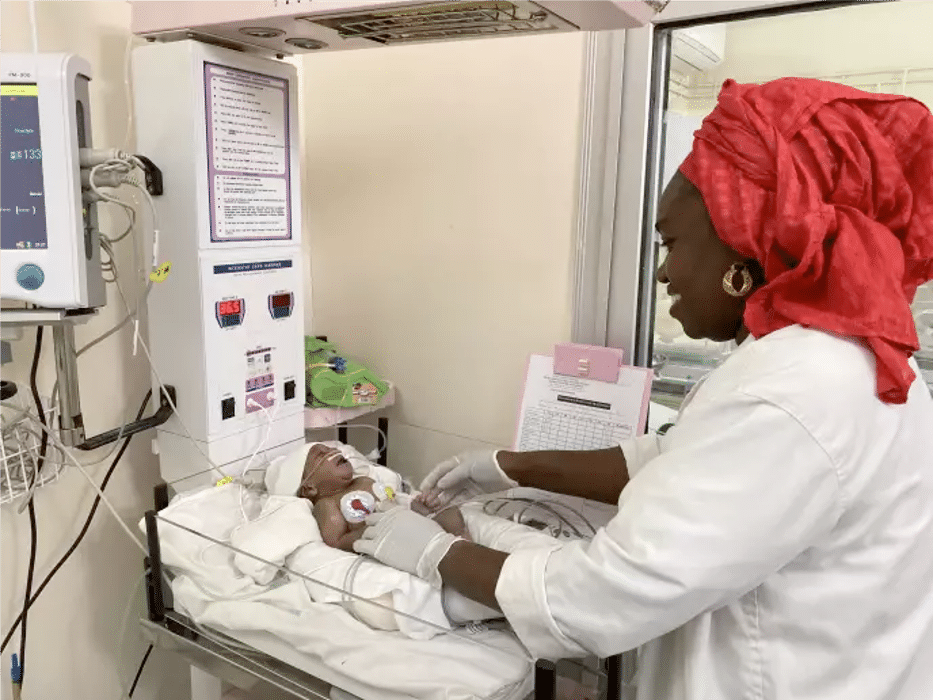
Les activités comme la formation des agents de santé en soins obstétricaux néonataux d’urgence (SONU), la formation en santé sexuelle des adolescents et jeunes, la formation en réanimation des nouveau-nés, la formation sur l’éclampsie et la pré éclampsie, les suivis post formation ont été réalisés à travers ces centres. « En plus de ces formations, il y a eu la mise en place de l’école des mères et des dotations en matériels d’accouchement, de réanimation et de l’éclampsie », a précisé le médecin chef, avant d’ajouter que les impacts ont été l’amélioration du taux de fréquentation de la consultation prénatale (CPN 1) des femmes enceintes (de 64 à 80%).
Toujours, en termes de réalisations, le Dr Aminata Goïta a également évoqué les activités de sensibilisation des leaders politico-administratifs sur la santé sexuelle des jeunes et adolescents, la formation des jeunes dans des établissements et la projection des cinémas numériques ambulants sur la CPN, la vaccination, l’accouchement et la PF.
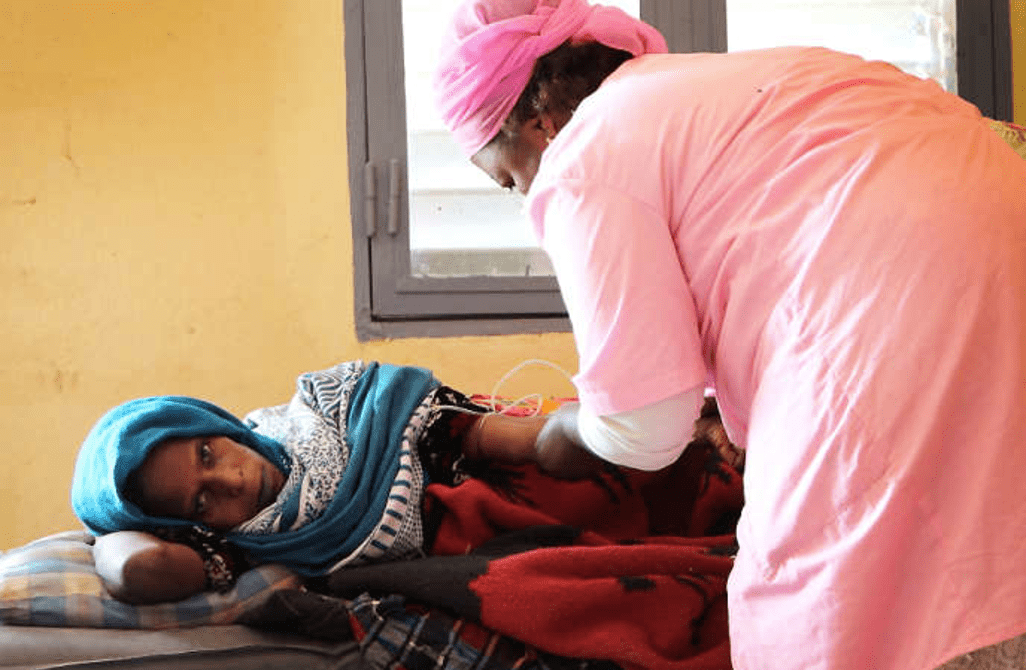
En décembre 2019, le CSREF de Sikasso, à travers l’ONG-IAMANEH-MALI, a consulté 24 femmes de Kolondiéba. Toutes ces femmes souffraient de prolapsus génital, un problème causé par les grossesses difficiles et multiples, l’utérus descendant de son siège. C’est le gynécologue, Dr Yacouba Dembélé qui a consulté ces femmes. Il a indiqué que sur les 24 femmes pré-diagnostiquées au prolapsus génital, 19 étaient opérables et les autres souffraient d’autres problèmes gynécologiques. « Nous avons opéré avec succès les 19 femmes », a souligné le Dr Dembélé, poursuivant qu’au retour de ces femmes, les médecins du Centre de santé de Kolondiéba ont confirmé que l’évolution était favorable. Par ailleurs, le gynécologue a révélé que les 5 autres malades ont bénéficié des prises en charge avec des ordonnances médicales et des conseils.
Au cours d’une conférence de presse, les trois directeurs notamment la directrice régionale de la PFEF Mme Keïta Fatoumata Samaké, le directeur régional de la santé Dr Dramane Traoré et celui du développement social et de l’économie solidaire Mamadou Mama Dioni ont témoigné de la pertinence du FFM dans la 3è Région. Selon eux, le choix de Sikasso n’est pas fortuit car, la région est l’une des plus peuplées du Mali avec 3,6 millions d’habitants en 2020. Elle compte 10 districts sanitaires et 255 CSCOM. C’est une région enclavée à l’intérieur, l’accès des districts sanitaires est difficile pour les populations. C’est ce qui justifie le taux élevé de mortalité infantile et néonatale. Ces responsables ont souligné que l’intervention du FFM est la bienvenue car, elle permet de réduire la mortalité maternelle, néonatale et infantile.
Auparavant, la mission avait visité le CSCOM de Tiagala (village situé à une trentaine de kilomètres de Niena). Ici, le directeur technique du centre, Issouf Bengaly, la sage-femme Mariam Coulibaly et un bon nombre de populations ont suivi la projection du cinéma numérique ambulant. Ils ont non seulement témoigné de l’importance de ces projections mais sollicité la pérennisation de cette initiative.
Bamada.net